Los síntomas de un infarto son variados. El ataque cardíaco se produce cuando se bloquea o se reduce gravemente el flujo de sangre que va al corazón. Por lo general, la obstrucción se debe a una acumulación de grasa, colesterol y otras sustancias en las arterias del corazón (coronarias). Los depósitos de grasa que contienen colesterol se llaman placas.
El proceso de acumulación de placas se llama ateroesclerosis.
A veces, una placa puede romperse y formar un coágulo que bloquea el flujo de sangre. La interrupción del flujo de sangre puede dañar o destruir una parte del músculo cardíaco.
El ataque cardíaco también se conoce como infarto de miocardio.
Si se produce un ataque cardíaco, es necesario recibir tratamiento de inmediato a fin de evitar la muerte. Llama al 911 o busca atención médica de emergencia si crees que estás teniendo un ataque cardíaco.
Síntomas de un infarto
Los síntomas de un ataque cardíaco varían. En algunas personas, estos síntomas son leves. Otras personas tienen síntomas graves. Algunas personas no presentan síntomas.
Los síntomas frecuentes de un ataque cardíaco incluyen:
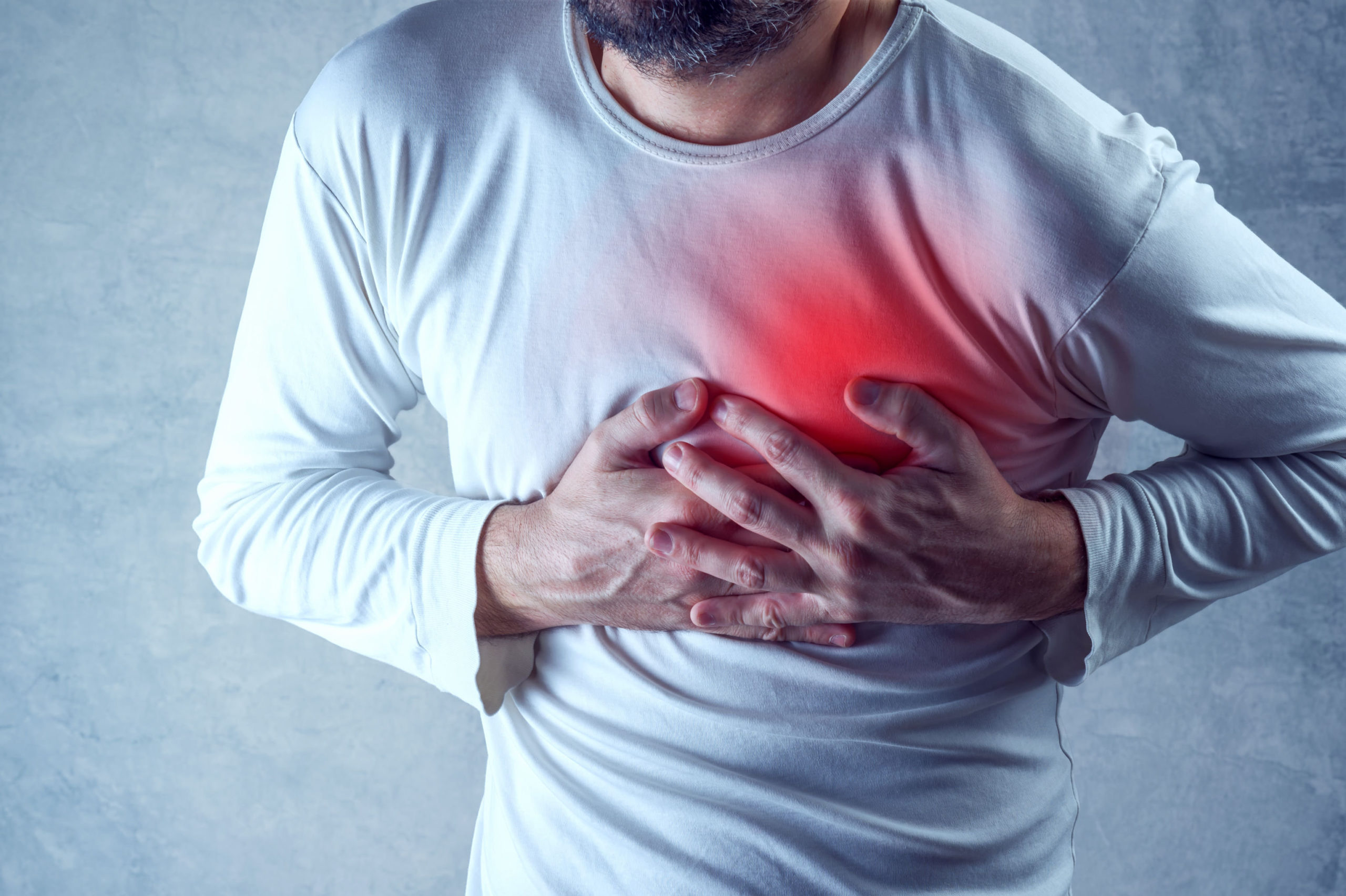
- Dolor en el pecho que puede sentirse como presión, opresión, dolor, o sensación opresiva o de dolor.
- Dolor o molestias que se propagan al hombro, al brazo, a la espalda, al cuello, a la mandíbula, a los dientes o, a veces, a la parte superior del abdomen.
- Sudor frío.
- Fatiga.
- Acidez estomacal o indigestión.
- Aturdimiento o mareos repentinos.
- Náusea.
- Falta de aire.
Las mujeres pueden tener síntomas atípicos, como dolor punzante o breve en el cuello, el brazo o la espalda. A veces, el primer síntoma de un ataque cardíaco es un paro cardíaco repentino.
Algunos ataques cardíacos se producen de repente, pero muchas personas tienen signos y síntomas de advertencia horas, días o semanas antes. El dolor en el pecho o la presión (angina) que persiste y no desaparece con el descanso puede ser un signo de alarma temprano. La angina de pecho es el resultado de un descenso temporal del flujo sanguíneo hacia el corazón.
Cuándo debes consultar con un médico
Busca ayuda de inmediato si crees que estás teniendo un ataque cardíaco. Adopta las siguientes medidas:
- Llama a emergencias. Si crees que estás teniendo un ataque cardíaco, llama inmediatamente al 911 o al número de emergencia local. Si no tienes acceso a servicios médicos de urgencia, pídele a alguien que te lleve al hospital más cercano. Conduce solamente si no queda otra opción.
- Toma nitroglicerina si te la recetó el proveedor de atención médica. Tómala según las instrucciones mientras esperas la ayuda de emergencia.
- Toma aspirina, si el médico lo recomienda. El consumo de aspirina durante un ataque cardíaco podría reducir el daño cardíaco al evitar que la sangre forme coágulos.La aspirina puede interactuar con otros medicamentos, así que no la tomes a menos que el proveedor de atención médica o el personal médico de emergencia te lo indiquen. No retrases la llamada al 911 para tomar aspirina. Llama primero al número de emergencias.
Qué hacer si ves que una persona podría estar teniendo un infarto
Si una persona está inconsciente y piensas que está teniendo un ataque cardíaco, primero llama al 911 o al número local de emergencias. Luego, verifica si la persona está respirando y si tiene pulso. Si la persona no respira o no le encuentras pulso, comienza a realizarle reanimación cardiopulmonar (RCP).
- Si no has recibido capacitación para la reanimación cardiopulmonar, realiza la reanimación solamente con las manos. Es decir, presiona el pecho de la persona con firmeza y rapidez (entre 100 y 120 compresiones por minuto).
- Si has recibido capacitación para la reanimación cardiopulmonar y te sientes seguro de poder hacerlo, comienza con 30 compresiones en el pecho antes de hacer dos respiraciones de rescate.










Tienes que estar registrado para comentar Acceder