PORTADA OFFICIAL PRESS
Los nuevos pacientes de UCI: van a consulta por la mañana e ingresan en horas
Publicado
hace 5 añosen
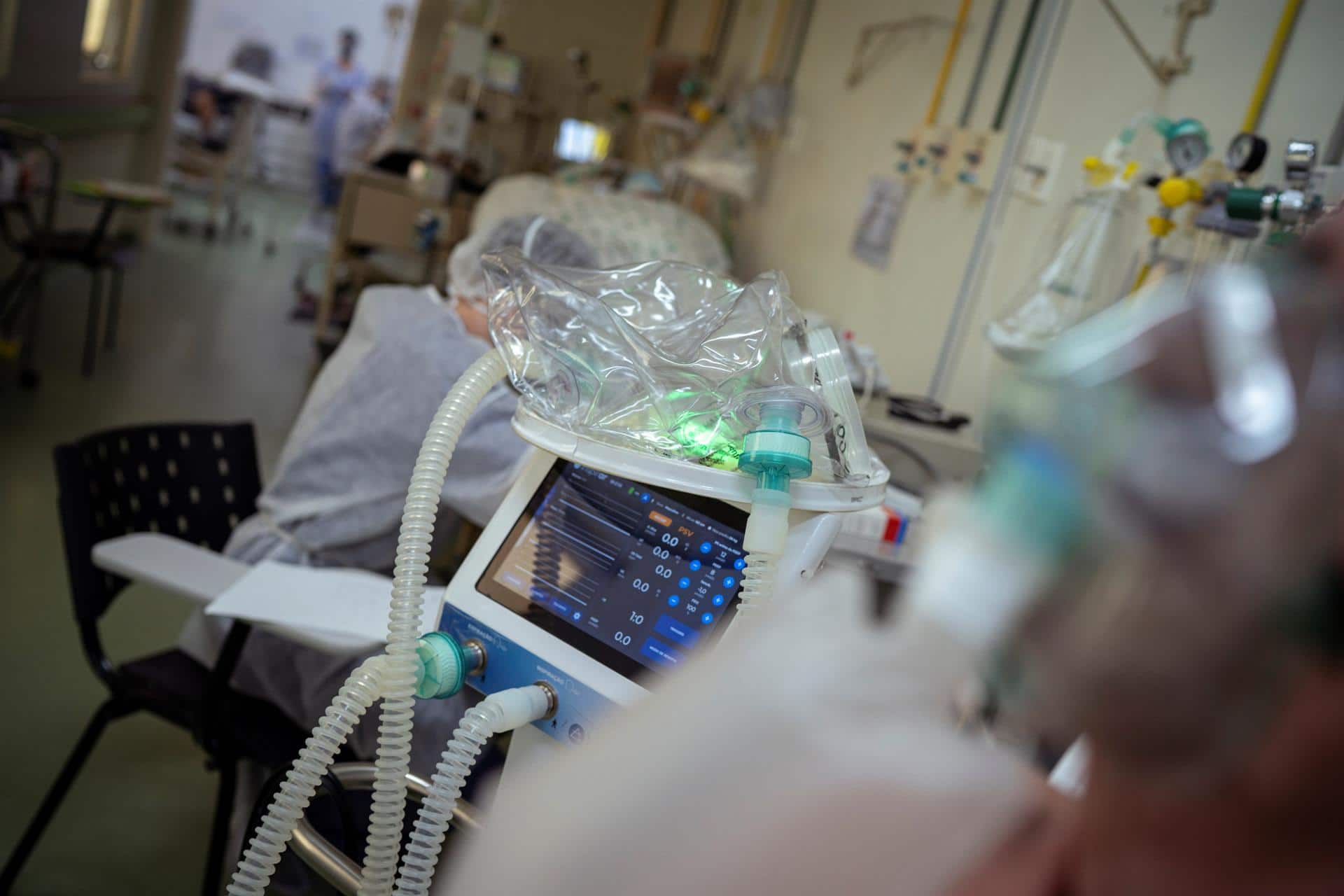
Así lo relata a Efe el presidente de la Sociedad Española de Medicina Intensiva, Crítica y Unidades Coronarias (SeMicyuc), Ricard Ferrer, quien asegura que las nuevas variantes están influyendo en la gravedad de los pacientes, especialmente en los más jóvenes (los de 40 y 50 años) que llegan con un cuadro clínico «muy agudo» de la enfermedad.
Ferrer recuerda que antes «los pacientes iban primero a sala, unos mejoraban y otros iban a la UCI» pero eso ha cambiado drásticamente por el predominio de las variantes, muy contagiosas y de curso rápido, en especial la británica.
Este médico intensivista y jefe de la UCI del hospital Vall d’Hebron (Barcelona) no es dado a hacer predicciones pero «la lógica indica que con más vacunas y menos restricciones», en las próximas semanas la población en las Unidades de Cuidados Intensivos será más joven, porque será la no inmunizada.
En estos momentos, la media de edad está en 62 años pero en unas semanas esta media bajará y el grupo dominante estará en los 40 y 50 años.
A los intensivistas también les preocupan los menores de 35 que, aunque no son muchos los ingresados en UCI en este momento, coinciden en un patrón de obesidad.
También están las gestantes que se contagian de covid en un estado avanzado del embarazo y que tienen que ingresar para recibir una vigilancia estrecha ya que la respiración está muy dificultada y requieren cuidados de monitorización del feto.
Sin embargo pese a esta evolución a un perfil más joven, la mortalidad en las UCI sigue estable y se mantiene en torno al 20 por ciento.
Ferrer subraya que «es muy difícil que la mortalidad baje mucho más» dado que se trata de una unidad en la que quienes ingresan están en riesgo de fallecimiento: «No hay mortalidad cero».
Aunque los pacientes jóvenes tienen mejor pronóstico y más reserva funcional, eso no se ha visto reflejado en la tasa de fallecimientos porque, según Ferrer, «aún tenemos una mezcla de edades en las UCI».
Además de las variantes de la covid, los intensivistas constatan mucha transmisión «social», que se da «cuando se salta a la informalidad en el ambiente y no hay protocolos súper restrictivos, ni buena ventilación, ni gente espaciada con mascarillas».
Y la saturación en las UCI por este incremento de contagios «progresivo y contenido» revierte en una «situación generalizada de parón quirúrgico», explica.
Pese a esto, Ferrar precisa que «no estamos en una cuarta ola. Decir eso sería exagerado» y apunta que el aplazamiento de las intervenciones sigue un patrón «heterogéneo e irregular», según centros hospitalarios y comunidades autónomas.
Retrasar o no una operación es, en definitiva, una decisión de hospital a hospital, añade.
Para contener la trasmisión, Ferrer apela a mantener las restricciones y considera que si finalmente el 9 de mayo termina el estado de alarma, tendrá que haber alternativas que, en el caso de los hospitales, permitan hacer contrataciones adicionales como las de personal jubilado o contratos específicos, sólo posibles en una situación excepcional.
Por tanto, Ferrer confía en que si decae el estado de alarma se apruebe algún real decreto que mantenga las actuales facilidades en la contratación.
Y en esta tesitura comenta que en los hospitales ya se está organizando el verano para que «se pueda dar servicio a todo el mundo que lo necesite», pero también para que los profesionales sanitarios puedan, esta vez, disfrutar de su periodo de descanso, por primera vez desde el inicio de la pandemia.
Comparte esto:
- Haz clic para compartir en WhatsApp (Se abre en una ventana nueva)
- Haz clic para compartir en Facebook (Se abre en una ventana nueva)
- Haz clic para compartir en Twitter (Se abre en una ventana nueva)
- Haz clic para enviar un enlace por correo electrónico a un amigo (Se abre en una ventana nueva)
- Haz clic para compartir en Telegram (Se abre en una ventana nueva)
- Haz clic para compartir en LinkedIn (Se abre en una ventana nueva)
Relacionado
Te podría gustar
PORTADA OFFICIAL PRESS
La Guardia Civil confirma la rotura de la vía 22 horas antes del accidente de Adamuz, pero no saltó la alerta en Adif
Publicado
hace 9 horasen
8 abril, 2026
Apunta que Adif «no exigió» que el sistema alertara de una rotura de la vía pese a que en sus especificaciones lo recoge
Un informe de la Guardia Civil presentado al Tribunal de Instancia de Montoro (Córdoba), plaza número 2, confirma la rotura de la vía 22 horas antes del descarrilamiento del tren Iryo, que en segundos colisionó con el Alvia, a su paso por Adamuz, causando la tarde del domingo 18 de enero el fallecimiento de 46 personas y más de 120 heridos.
A la vista de este informe, queda como «línea principal de investigación la rotura de raíl o soldadura, quedando descartadas las acciones de sabotaje, terrorismo, negligencia o imprudencia de los maquinistas y a expensas de los informes periciales y otra documentación o manifestaciones que puedan ser recabados, y como muy altamente improbable la causa de una pieza en la vía que diera lugar al accidente».
En dicho informe del día 28 de marzo, al que ha tenido acceso Europa Press, se recoge que «el sistema sólo alerta de una rotura si la tensión cae por debajo del umbral de ‘ocupación'», de modo que «en el caso de Adamuz, el Sistema de Apoyo al Mantenimiento (SAM) registró una caída brusca de tensión la noche del 17 de enero, pero al mantenerse por encima del umbral no generó ninguna alarma al enclavamiento ni al personal de mantenimiento» de Adif.
En conclusión, se apunta que «el sistema SAM llegó a registrar de forma pasiva una alteración eléctrica compatible con una rotura horas antes del accidente, pero el sistema de señalización no estaba configurado para alertar de ello de forma automática por la falta de fiabilidad del método en esta infraestructura ferroviaria», a lo que se añade que «Adif a pesar de contener en sus especificaciones que debe estar diseñado para detectar la fractura, no lo exigió».
Al respecto, un informe técnico recogido en la documentación, en fase de borrador, de la Comisión de Investigación de Accidentes Ferroviarios (CIAF) sobre el siniestro de Adamuz ya apuntó hace semanas a una caída de tensión compatible con la rotura de la vía 22 horas antes del descarrilamiento, todo ello «a partir de los registros de las señales eléctricas de los circuitos de vía de la zona, que mantiene Hitachi», que se encarga del sistema de señalización.
En este sentido, el informe de la Benemérita indica que de la documentación aportada del sistema operado por Hitachi «se observan una serie de diagramas» en los que «se refleja que la tensión del circuito de vía se mantiene en el entorno de los dos voltios de tensión» del día 12 al 18 de enero. Sin embargo, desde las 21,46 horas del sábado 17 «se produce un descenso hasta el entorno de 1,5 voltios, no recuperándose dicha tensión hasta el accidente, sobre las 19,43 horas del día 18, en el que la tensión ya queda en cero».
Así, «se confirma que la rotura de vía se produjo en el tramo contemplado entre los kilómetros 319,412 y 318,665, por lo que esta indagatoria corroboraría la existencia de una rotura en ese tramo en el que se encuentra el kilómetro 318,681 y que se produjo a las 21,46 horas del día 17 de enero».
Además, se señala que «según la documentación, puede que fuera técnicamente posible detectar una rotura franca de carril» mediante los sistemas de señalización instalados, «aunque la fiabilidad de dicha detección depende de la configuración eléctrica de la vía».
En base a la manifestación de la responsable del sistema –empresa Hitachi Rail GTS Spain SAU proveedora de servicios contratada por Adif, «era posible detectar una rotura franca de carril en la vía 1 entre el kilómetro 317 y el 319, pero la fiabilidad de esta detección mediante los sistemas de señalización en esta línea específica era muy baja debido a la configuración eléctrica de la infraestructura».
«NO ES HABITUAL» LA VARIACIÓN DE TENSIÓN DE FORMA SOSTENIDA
Igualmente, se declara que ante la variación de la tensión de forma sostenida a lo largo del tiempo, desde las 21,46 horas del día 17 de enero hasta el cero de las 19,43 horas del día 18, «se comprueba que no es habitual durante la serie estudiada», en el período que abarca desde el día 12 de enero.
En este caso, se explica que «estas caídas de tensión se recogen en el SAM que se encuentra ubicado en la Base de Mantenimiento de Hornachuelos, que sólo se consulta por averías notificadas o por tareas de mantenimiento».
No obstante, la Guardia Civil afirma que «habrá que dilucidar si existía la posibilidad técnica de recibir algún tipo de alerta por estas caídas de tensión, sobre todo por el tiempo que se mantiene en esos niveles no habituales y por la gravedad de las consecuencias, puesto que una de ellas es la rotura del raíl, tal y como se reconoce en la manifestación, especialmente porque según las propias especificaciones de Adif, en el diseño del sistema debe establecerse la capacidad de poder detectar la rotura del carril y habiendo sido ya advertido en el memorando de la catenaria de 25KV, redactado para el trazado AVE en el año 1992».
En dicho memorando se advierte, refiriéndose al Sistema de Corriente y retorno y de puesta a tierra, que «el equipo de señalización de libre vía requiere que el número de las conexiones entre rieles y sistema de retorno sea mínimo, a fin de poder detectar la rotura de un riel». Y posteriormente se dice que «la puesta a tierra de los postes debe ser coordinada con la técnica de señalización para la detección de posibles roturas en los raíles».
LA CAUSA
En cuanto al hecho de determinar la causa o causas que dieron lugar al accidente de circulación ferroviaria, el Instituto Armado asevera que «esta cuestión sigue aún sin poder resolverse, en tanto en cuanto no se finalicen otras actuaciones de investigación como es la Inspección Técnico Ocular, además de contar con los resultados de los especialistas de la Comisión de Investigación de Accidentes Ferroviarios e informes periciales solicitados».
No obstante, y al objeto de aclarar las distintas líneas de investigación que se siguen por esta instrucción, se explica el estado actual de cada una de ellas y las gestiones pendientes de resolverse para confirmar o descartar cada una de ellas.
De este modo, se expone que «teniendo en cuenta que se produjo la rotura de un riel (hilo) o de la soldadura y con los datos recabados hasta la fecha, no es posible determinar si fue la rotura del riel la que dio lugar a la de la soldadura o viceversa, se investigan distintas causas».
Ante ello, se han tomado 19 manifestaciones a maquinistas de las empresas Ouigo, Iryo y Renfe, que circularon el mismo día del accidente por ese tramo, de forma que «salvo una manifestación que informa de un golpe en lado derecho, el resto no reporta ningún tipo de incidencia o sensación extraña».
Respecto a la causa del accidente, se significa que «la CIAF llevó a cabo inspecciones, con la finalidad de comprobar la rodadura de los trenes que circularon con anterioridad por el tramo en el que se produjo el descarrilamiento, dando como resultado que en varios de los trenes se apreciaron muescas compatibles con una rotura de raíl».
Una de las causas del descarrilamiento del tren Iryo, con la información disponible a la fecha de redacción del informe, «pudo ser la rotura del riel, marcado con la inscripción ‘Ensidesa’ del año 2023, acero de grado R350HT, del carril sentido Madrid y que se corresponde con el lote 4D2062, que son los carriles nuevos instalados en el entorno de Adamuz», a lo que se añade que «la rotura de un riel puede producirse por diversas causas técnicas, operativas y metalúrgicas que van desde el proceso de fabricación hasta el desgaste por el uso continuado».
Entretanto, en el informe se afirma que los agentes actualmente analizan las imágenes de las cámaras de los dos trenes, «por si pudieran aportar más información relativa al momento de la colisión».
Puedes seguir toda la actualidad visitando Official Press o en nuestras redes sociales: Facebook, Twitter o Instagram y también puedes suscribirte a nuestro canal de WhatsApp.
Comparte esto:
- Haz clic para compartir en WhatsApp (Se abre en una ventana nueva)
- Haz clic para compartir en Facebook (Se abre en una ventana nueva)
- Haz clic para compartir en Twitter (Se abre en una ventana nueva)
- Haz clic para enviar un enlace por correo electrónico a un amigo (Se abre en una ventana nueva)
- Haz clic para compartir en Telegram (Se abre en una ventana nueva)
- Haz clic para compartir en LinkedIn (Se abre en una ventana nueva)









Tienes que estar registrado para comentar Acceder